Коли-инфекция – это острое кишечное заболевание. Другое название – эшерихиоз, коли-бактериоз. Преимущественно встречается у детей, реже у взрослых. Патология относится к пищевым токсикоинфекциям, источник заражения – больной человек, носитель. Заболевание передаётся контактно-бытовым путём, у малышей инфекция может распространяться с пылью при вдыхании.
Эпидемиология коли-инфекции
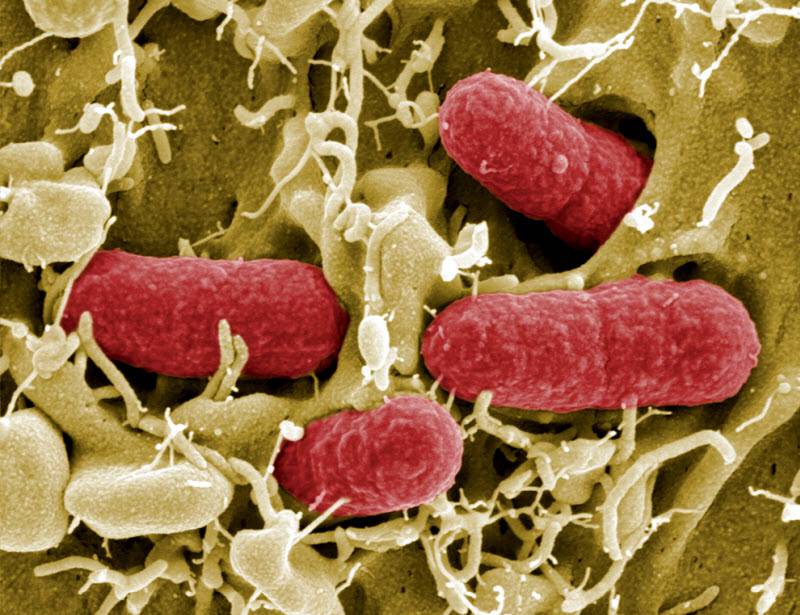
Возбудитель кишечной инфекции – Escherichia coli. Это палочковидная грамотрицательная бактерия, которая паразитирует в анаэробных условиях. Микроорганизм принадлежит к семейству энтеробактерий.
Эшерихии делятся на четыре класса. В общей сложности насчитывается более 100 энтеровирулентных типов, при этом морфологические признаки у всех представителей идентичные.
Кишечные палочки Эшерихии устойчивы в условиях окружающей среды. Сохраняют свою активность продолжительное время (до 4 месяцев) в воде, грунте, фекалиях. На них не влияет высушивание. Бактерии интенсивно размножаются в продуктах питания, особенно кисломолочных. Палочка с лёгкостью приспосабливается к природным изменениям и новой среде обитания.
Микроорганизм быстро погибает при дезинфекции, кипячении, температуре выше 60°C, под действием прямых солнечных лучей.
Энтеротоксигенные подвижные палочки прикрепляются к клеткам слизистой тонкого кишечника, размножаются и выделяют токсины. В некоторых случаях развивается геморрагический колит (кровоизлияния в эпителии).
Инфекция передаётся через пищу, воду, загрязнённый воздух. Основная масса кишечной коли-палочки выделяется с калом, незначительное её количество с мочой. Если фиксируется случай болезни, то это говорит об инфекционной вспышке. Чаще всего эшерихиоз поражает кишечник младенцев первого года жизни. Среди острых кишечных инфекций он встречается в 30% случаев. Постепенно этот показатель снижается. Чем старше ребёнок, тем реже он болеет коли-инфекцией.
Такой высокий показатель обусловлено тем, что у новорождённых отсутствует иммунитет к заболеванию, а во время внутриутробного развития он не передаётся от матери ребёнку. Если у матери есть антитела к бактериям, то через грудное молоко при кормлении может сформироваться пассивный иммунитет, преимущественно у младенцев 3-5 месяцев.
Структурные изменения в кишечнике при коли-инфекции:
- наличие воспалительных очагов;
- покраснение слизистой оболочки;
- дистрофические процессы, приводящие к разрушению эпителия;
- отёчность, сужение просвета кишечника;
- функциональные нарушения в подслизистом слое – сбой обменных процессов, микроциркуляции;
- редко – диффузные морфологические изменения.
Клинические проявления
Инкубационный период в среднем длится от суток до 4-5 дней. У пациентов разных возрастов кишечная коли-инфекция развивается неодинаково. Основной симптом – понос разной интенсивности.
У взрослых эшерихиоз начинается внезапно, остро. Первые признаки:
- повышение температуры тела до 38°C;
- тошнота, позывы к рвоте;
- жидкий стул от 10 до15 раз в день;
- ухудшение общего состояния;
- схваткообразные боли перед актом дефекации.
Понос при коли-инфекции водянистый, по цвету жёлтый, золотистый, оранжевый, иногда с зелёным оттенком. Рвоты бывает редко, но при этом она упорная, не приносящая облегчения и ухудшающая самочувствие пациента.
У грудных младенцев инфекция развивается постепенно, с нарастанием. Её пик приходится на 5 сутки с момента проявления первых признаков:
- температура тела не превышает 37,5°C;
- срыгивания после кормления;
- частая диарея;
- рвота.
Каловые массы с примесями не переваренной пищи, стекловидной прозрачной слизью, редко с кровью. Постепенно, за счёт выделения воды в просвет кишечника кал становится более жидким, водянистым. У малышей акт дефекации в виде обильной струи.
Ребёнок беспокойный, плохо спит, отказывается от приёма смеси или грудного молока. Живот вздутый, болезненный из-за повышенного газообразования и гнилостных процессов в кишечнике. Резко развивается обезвоживание организма. Его проявления:
- лёгкая форма – рвота 1-2 раза в сутки, стул 3-6 раз в сутки;
- форма средней тяжести – стул до 12 раз в сутки, рвота упорная, многократная, температура тела 38-39°C, развивается недостаток калия, что отображается на работе сердца;
- тяжёлая форма – лихорадка до 40°C, частота актов дефекации 20 в сутки, потеря солей и воды стремительная, если она составляет 10% от веса ребёнка, то развивается гиповолемический шок (паралич кишечника, недостаточность миокарда).
Тяжело кишечная инфекция протекает у маленьких пациентов в возрасте до 6 месяцев. В группу риска входят маловесные и недоношенные дети. У них параллельно развивается патология иммунной системы, присоединяются вторичные инфекционные болезни – менингит, пиелонефрит, отит.
У детей с года и до 3 лет коли-бактериоз протекает с клиникой гастроэнтерита – острое воспаление слизистой тонкого кишечника. В инфекционно-воспалительный процесс редко вовлекается толстый кишечник.
Каловые массы у ребёнка жидкие, но без посторонних примесей и включений. Общее состояние зависит от того, насколько быстро развивается обезвоживание.
У детей до 3 лет эшерихиоз может быть спровоцирован респираторными инфекциями или корью. Продолжительность болезни 7-14 дней.
У ребёнка от 3 лет кишечная инфекция проявляется такими признаками:
- тошнота;
- умеренные желудочные и кишечные боли;
- без рвоты;
- стул обильный;
- температура нормальная или слегка повышена первые три дня;
- продолжительность болезни от 4 до 7 дней.
Методы диагностирования коли-инфекции
Окончательный диагноз коли-ифекции утверждается только на основе данных бактериологического исследования. В качестве биоматерила берут каловые и рвотные массы, промывные воды желудка, кровь, остатки пищи. У новорождённых для бакпосева берут слизь из носоглотки. После взятия материала его сразу же засевают на специальные питательные среды и быстро доставляют в лабораторию. Если это невозможно, то делают консервацию с применением смесей (консервантов).

Для идентификации бактерии используют серогологичесие методы путём определения специфических антигенов. Определяют количество патогенных клеток на 1 г испражнений.
При ИФА (иммуноферментный анализ) выявляют способность бактерии выделять токсины.
Дифференциальная диагностика осложнена. Важно исключить такие заболевания:
- дизентерия;
- холера;
- диспепсия.
Лечение кишечной инфекции коли
Малышей до 3 лет с подозрением на коли-инфекцию госпитализируют. Дошкольники и взрослые могут получать терапию в домашних условиях.
Лечение коли-инфекции у детей направлено на ликвидацию обезвоживания организма. Если признаки незначительные, назначают растворы для пероральной регидратации (внутрь) – жидкость, содержащая соли, необходимые для нормального функционирования организма:
- Орсоль.
- Регидрон.
- Гидровит.
- Ацесоль.
Младенцам сразу назначают солевые растворы парентерально (внутривенно):
- Дисоль.
- Трисоль.
- Глюкоза.
- Физраствор.
- Ацесоль.
- Хлосоль.
- Реополиглюкин.
- Альбумин.
У пациентов при эшерихиозе очень выражена жажда. Несмотря на это, нельзя, чтобы жидкость в организм поступала быстро и в больших количествах. Растворы нужно вводить со скоростью не более 1 литра в час. Это обеспечит полное всасывание лекарства и исключит риск появления рвоты.
Если ребёнок поступил с острым отравлением пищей, ему делают промывание желудка слабым раствором марганцовки или пищевой соды. Процедуру делают до появления чистых промывных вод.
Для устранения признаков гастроэнтерита (понос) назначают энтеросорбенты:
- Смекта.
- Полисорб.
- Энтеросгель.
Для купирования болей в эпигастральной области и в животе назначают спазмолитические средства – Но-шпа, Спазмалгин. Также в целях уменьшения воспаления и снятия болевого симптома показаны нестероидные противовоспалительные препараты – Диклофенак, Нимесил, Индометацин.
Антибактериальную терапию назначают в следующих случаях:
- тяжёлые формы инфекции;
- наличие осложнений;
- содержание крови в каловых массах;
- пожилой или младенческий возраст;
- ослабленное состояние иммунной системы пациента.
Наиболее активные антибиотики относительно коли-инфекции:
- Амоксициллин.
- Норфлоксацин.
- Доксициклин.
- Левофлоксацин.
- Рифаксимин.
В состав комплексного лечения включают витамины и пробиотики (живая микрофлора).
Важным в терапии коли-инфекции является лечебная диета. В острой стадии пациентам назначают стол №4 – щадящая диета, направленная на устранение гниения в кишечнике. Принцип питания – снижение количества сахара, соль, жиров и углеводов. Исключение любой пищи, которая может раздражать слизистую – острое, кислое, жареное, твёрдое, холодное и горячее.

Исход заболевания определяется несколькими факторами: степень тяжести инфекции и возраст больного, наличие осложнение и адекватного лечения. В целом прогноз благоприятный. Опасность может представлять присоединение менингита или сепсиса. У младенцев с тяжёлым синдромом гастроэнтерита может сформироваться недостаточность ферментов ЖКТ.
Профилактика кишечной коли-инфекции – это грудное вскармливание, соблюдение санитарных норм и требований в детских дошкольных учреждениях и родильных домах, на производствах и комбинатах, выпускающих пищевые продукты, соблюдение личной гигиены в домашних условиях.